ICTUS.Sintomi,cause,prevenzione
 Un ictus si verifica quando l’apporto di sangue a parte del cervello viene interrotto o ridotto, privando il tessuto cerebrale di ossigeno e sostanze nutritive. In pochi minuti, le cellule cerebrali iniziano a morire.
Un ictus si verifica quando l’apporto di sangue a parte del cervello viene interrotto o ridotto, privando il tessuto cerebrale di ossigeno e sostanze nutritive. In pochi minuti, le cellule cerebrali iniziano a morire.
Un ictus è un’emergenza medica. Il trattamento tempestivo è fondamentale. L’azione precoce può ridurre al minimo il danno cerebrale e le potenziali complicanze.
La buona notizia è che gli ictus possono essere trattati e prevenuti e molti meno americani muoiono di ictus ora rispetto al passato.
Sintomi
Osserva questi segni e sintomi se pensi che tu o qualcun altro stia avendo un ictus. Presta attenzione a quando iniziano i segni e i sintomi. Il periodo di tempo in cui sono stati presenti può influire sulle opzioni di trattamento:
- Problemi con il parlare e la comprensione. Potresti provare confusione. Puoi biascicare le tue parole o avere difficoltà a capire la parola.
- Paralisi o intorpidimento del viso, del braccio o della gamba. Potresti sviluppare improvvisa intorpidimento, debolezza o paralisi al viso, alle braccia o alle gambe. Questo accade spesso solo su un lato del tuo corpo. Cerca di alzare entrambe le braccia sopra la testa allo stesso tempo. Se un braccio inizia a cadere, potresti avere un ictus. Inoltre, un lato della bocca potrebbe abbassarsi quando si tenta di sorridere.
- Problemi nel vedere uno o entrambi gli occhi. All’improvviso potresti avere una visione offuscata o annerita in uno o entrambi gli occhi, oppure potresti vedere il doppio.
- Mal di testa. Un improvviso, forte mal di testa, che può essere accompagnato da vomito, vertigini o alterazioni della coscienza, può indicare che stai avendo un ictus.
- Problemi con camminare. Puoi inciampare o provare improvvise capogiri, perdita di equilibrio o perdita di coordinazione.
Quando vedere un dottore
Rivolgersi immediatamente al medico se si notano segni o sintomi di ictus, anche se sembrano fluttuare o scomparire. Pensa “VELOCE” e fai quanto segue:
- Viso. Chiedi alla persona di sorridere. Abbassa un lato della faccia?
- Braccia. Chiedi alla persona di alzare entrambe le braccia. Un braccio si sposta verso il basso? O un braccio non è in grado di alzarsi?
- Discorso. Chiedi alla persona di ripetere una frase semplice. Il suo discorso è confuso o strano?
- Tempo. Se osservi uno di questi segnali, chiama immediatamente il 911.
Chiama subito il 118 o il tuo numero di emergenza locale. Non aspettare per vedere se i sintomi si fermano. Ogni minuto conta. Più a lungo un colpo non viene trattato, maggiore è il potenziale di danno cerebrale e disabilità.
Se sei con qualcuno che sospetti abbia un ictus, osserva attentamente la persona mentre aspetti l’assistenza di emergenza.
Le cause
Un ictus può essere causato da un’arteria ostruita (ictus ischemico) o dalla fuoriuscita o dallo scoppio di un vaso sanguigno (ictus emorragico). Alcune persone possono sperimentare solo un’interruzione temporanea del flusso di sangue al cervello (attacco ischemico transitorio o TIA) che non provoca danni permanenti.
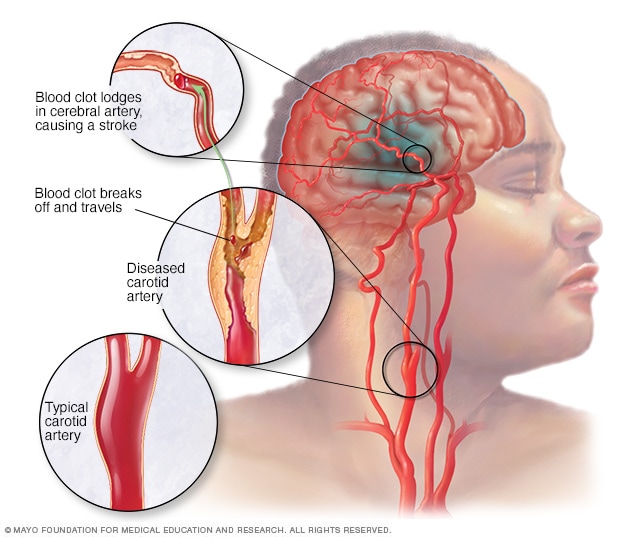
Ictus ischemico
Circa l’80 percento degli ictus sono ictus ischemici. Gli ictus ischemici si verificano quando le arterie del cervello si restringono o si bloccano, causando un flusso sanguigno gravemente ridotto (ischemia). I tratti ischemici più comuni includono:
- Ictus trombotico. Un ictus trombotico si verifica quando un coagulo di sangue (trombo) si forma in una delle arterie che forniscono sangue al cervello. Un grumo può essere causato da depositi di grasso (placca) che si accumulano nelle arterie e causano una riduzione del flusso sanguigno (aterosclerosi) o altre condizioni delle arterie.
- Ictus embolico. Un ictus embolico si verifica quando un coagulo di sangue o altri detriti si formano lontano dal cervello – comunemente nel cuore – ed è travolto dal flusso sanguigno per depositarsi nelle arterie cerebrali più strette. Questo tipo di coagulo di sangue è chiamato embolus.
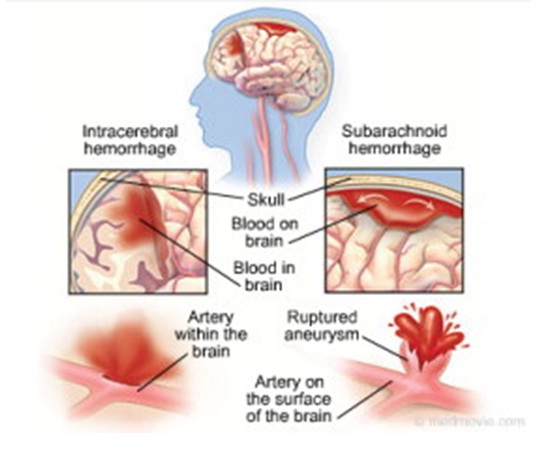
Ictus emorragico
L’ictus emorragico si verifica quando un vaso sanguigno nel cervello perde o si rompe. Emorragie cerebrali possono derivare da molte condizioni che colpiscono i vasi sanguigni. Questi includono:
- Ipertensione arteriosa incontrollata
- Overtreatment con anticoagulanti (fluidificanti del sangue)
- Punti deboli nelle pareti dei vasi sanguigni (aneurismi)
Una causa meno comune di emorragia è la rottura di un groviglio anormale di vasi sanguigni a parete sottile (malformazione artero-venosa). I tipi di ictus emorragico includono:
- Emorragia intracerebrale In un’emorragia intracerebrale, un vaso sanguigno nel cervello irrompe e si riversa nel tessuto cerebrale circostante, danneggiando le cellule cerebrali. Le cellule cerebrali oltre la perdita sono prive di sangue e sono anche danneggiate.Ipertensione, traumi, malformazioni vascolari, uso di farmaci che fluidificano il sangue e altre condizioni possono causare emorragia intracerebrale.
- Emorragia subaracnoidea. In un’emorragia subaracnoidea, un’arteria sopra o vicino alla superficie del tuo cervello irrompe e si riversa nello spazio tra la superficie del tuo cervello e il tuo cranio. Questo sanguinamento è spesso segnalato da un improvviso, forte mal di testa.Un’emorragia subaracnoidea è comunemente causata dallo scoppio di un piccolo aneurisma a forma di sacco o a forma di bacca. Dopo l’emorragia, i vasi sanguigni nel cervello possono allargarsi e restringersi in modo irregolare (vasospasmo), causando danni alle cellule cerebrali limitando ulteriormente il flusso sanguigno.
Attacco ischemico transitorio (TIA)
Un attacco ischemico transitorio (TIA) – a volte noto come un ministroke – è un periodo temporaneo di sintomi simili a quelli che avresti in un ictus. Una temporanea diminuzione dell’afflusso di sangue a parte del cervello causa TIA, che può durare anche solo cinque minuti.
Come un ictus ischemico, un TIA si verifica quando un coagulo o detriti bloccano il flusso di sangue a parte del sistema nervoso – ma non vi è alcun danno tissutale permanente e nessun sintomo duraturo.
Cerca assistenza di emergenza anche se i sintomi sembrano chiarire. Avere un TIA ti mette a maggior rischio di avere un colpo in piena regola, causando danni permanenti in seguito. Se hai avuto un TIA, significa che c’è probabilmente un’arteria parzialmente bloccata o ristretta che porta al cervello o una fonte di coaguli nel cuore.
Non è possibile dire se si sta avendo un ictus o un TIA basato solo sui sintomi. Anche quando i sintomi durano meno di un’ora, c’è ancora il rischio di danni ai tessuti permanenti.
Fattori di rischio
Molti fattori possono aumentare il rischio di ictus. Alcuni fattori possono anche aumentare le probabilità di avere un attacco di cuore. I fattori di rischio di ictus potenzialmente trattabili includono:
Fattori di rischio stile di vita
- Essere sovrappeso o obesi
- Inattività fisica
- Bere pesante o binge
- Uso di droghe illecite come cocaina e metanfetamine
Fattori di rischio medico
- Letture della pressione sanguigna superiori a 120/80 millimetri di mercurio (mm Hg)
- Fumo di sigaretta o esposizione al fumo passivo
- Colesterolo alto
- Diabete
- Apnea ostruttiva del sonno
- Malattie cardiovascolari, tra cui insufficienza cardiaca, difetti cardiaci, infezioni cardiache o ritmo cardiaco anormale
- Storia personale o familiare di ictus, infarto o attacco ischemico transitorio.
Altri fattori associati a un più alto rischio di ictus includono:
- Età – Le persone di età pari o superiore a 55 anni hanno un rischio di ictus più elevato rispetto ai giovani.
- Razza – Gli afro-americani hanno un rischio di ictus più elevato rispetto a quelli di altre razze.
- Sesso – Gli uomini hanno un rischio più elevato di ictus rispetto alle donne. Le donne sono di solito più anziane quando hanno ictus, e sono più probabilità di morire di colpi rispetto agli uomini.
- Ormoni – uso di pillole anticoncezionali o terapie ormonali che includono estrogeni, così come aumento dei livelli di estrogeni dalla gravidanza e dal parto.
complicazioni
Un ictus a volte può causare disabilità temporanee o permanenti, a seconda di quanto a lungo il cervello manca di flusso sanguigno e quale parte è stata colpita. Le complicazioni possono includere:
- Paralisi o perdita di movimento muscolare. Puoi rimanere paralizzato su un lato del tuo corpo, o perdere il controllo di certi muscoli, come quelli su un lato del tuo viso o un braccio. La terapia fisica può aiutarti a tornare alle attività colpite da paralisi, come camminare, mangiare e vestirsi.
- Difficoltà a parlare o deglutire. Un ictus può influire sul controllo dei muscoli della bocca e della gola, rendendo difficile parlare chiaramente (disartria), deglutire (disfagia) o mangiare. Puoi anche avere difficoltà con il linguaggio (afasia), compreso parlare o capire il parlato, leggere o scrivere. Potrebbe essere utile una terapia con un logopedista.
- Perdita di memoria o difficoltà di pensiero. Molte persone che hanno avuto ictus sperimentano qualche perdita di memoria. Altri potrebbero avere difficoltà a pensare, a esprimere giudizi, a ragionare ea capire i concetti.
- Problemi emotivi Le persone che hanno avuto ictus possono avere più difficoltà a controllare le proprie emozioni, oppure possono sviluppare depressione.
- Dolore. Dolore, intorpidimento o altre strane sensazioni possono verificarsi nelle parti del corpo colpite da ictus. Per esempio, se un colpo ti fa perdere la sensibilità nel braccio sinistro, puoi sviluppare una sensazione di formicolio a disagio in quel braccio.Le persone possono anche essere sensibili alle variazioni di temperatura, specialmente il freddo estremo, dopo un ictus. Questa complicazione è nota come dolore da ictus centrale o sindrome da dolore centrale. Questa condizione si sviluppa generalmente diverse settimane dopo un ictus e può migliorare nel tempo. Ma poiché il dolore è causato da un problema nel cervello, piuttosto che da un infortunio fisico, ci sono pochi trattamenti.
- Cambiamenti nel comportamento e nella capacità di auto-cura. Le persone che hanno avuto ictus possono diventare più ritirate e meno sociali o più impulsive. Potrebbero aver bisogno di aiuto con la toelettatura e le faccende quotidiane.
Come con qualsiasi lesione cerebrale, il successo del trattamento di queste complicanze varia da persona a persona.
Prevenzione
Conoscere i fattori di rischio per l’ictus, seguendo le raccomandazioni del proprio medico e adottando uno stile di vita sano, è il modo migliore per prevenire un ictus. Se hai avuto un ictus o un attacco ischemico transitorio (TIA), queste misure potrebbero aiutare a prevenire un altro ictus. Anche le cure di follow-up che riceverai in ospedale e in seguito potrebbero avere un ruolo.
Molte strategie di prevenzione dell’ictus sono le stesse delle strategie per prevenire le malattie cardiache. In generale, le raccomandazioni sullo stile di vita sano includono:
- Controllo della pressione alta (ipertensione). Questa è una delle cose più importanti che puoi fare per ridurre il rischio di ictus. Se hai avuto un ictus, abbassare la pressione sanguigna può aiutare a prevenire un TIA o un ictus successivi.Esercitare, gestire lo stress, mantenere un peso sano e limitare la quantità di sodio e alcool che si mangia e si beve può aiutare a mantenere sotto controllo la pressione alta. Oltre a raccomandare cambiamenti nello stile di vita, il medico può prescrivere farmaci per trattare l’ipertensione.
- Abbassare la quantità di colesterolo e grassi saturi nella dieta. Mangiare meno colesterolo e grassi, specialmente grassi saturi e grassi trans, può ridurre la placca nelle arterie. Se non riesci a controllare il colesterolo con le sole modifiche dietetiche, il tuo medico può prescriverti un medicinale per abbassare il colesterolo.
- Smettere di fumare. Fumare aumenta il rischio di ictus per fumatori e non fumatori esposti al fumo passivo. Smettere di fumare riduce il rischio di ictus.
- Controllo del diabete. È possibile gestire il diabete con dieta, esercizio fisico, controllo del peso e farmaci.
- Mantenere un peso sano. Il sovrappeso contribuisce ad altri fattori di rischio di ictus, come ipertensione, malattie cardiovascolari e diabete. Perdere un minimo di 10 sterline può abbassare la pressione sanguigna e migliorare i livelli di colesterolo.
- Mangiare una dieta ricca di frutta e verdura. Una dieta contenente cinque o più porzioni giornaliere di frutta o verdura può ridurre il rischio di ictus. Seguire la dieta mediterranea, che enfatizza l’olio d’oliva, frutta, noci, verdure e cereali integrali, può essere utile.
- Esercitare regolarmente. L’esercizio aerobico o “cardio” riduce il rischio di ictus in molti modi. L’attività fisica può ridurre la pressione sanguigna, aumentare il livello di colesterolo lipoproteico ad alta densità e migliorare la salute generale dei vasi sanguigni e del cuore. Ti aiuta anche a perdere peso, a controllare il diabete ea ridurre lo stress. Gradualmente lavora fino a 30 minuti di attività – come camminare, fare jogging, nuotare o andare in bicicletta – nella maggior parte, se non tutti, i giorni della settimana.
- Bere alcolici con moderazione, se non del tutto. L’alcol può essere sia un fattore di rischio che una misura protettiva per l’ictus. L’elevato consumo di alcol aumenta il rischio di ipertensione, ictus ischemico e ictus emorragico. Tuttavia, bere piccole o medie quantità di alcol, come un drink al giorno, può aiutare a prevenire l’ictus ischemico e diminuire la tendenza alla coagulazione del sangue. L’alcol può anche interagire con altri farmaci che stai assumendo. Parlate con il vostro medico di ciò che è appropriato per voi.
- Trattamento dell’apnea ostruttiva del sonno (OSA). Il medico può raccomandare una valutazione dell’ossigeno durante la notte allo screening per OSA – un disturbo del sonno in cui il livello di ossigeno scende ad intermittenza durante la notte. Il trattamento per OSA include l’ossigeno durante la notte o l’uso di un piccolo dispositivo in bocca per aiutarti a respirare.
- Evitare le droghe illegali. Alcuni farmaci di strada, come la cocaina e le metanfetamine, sono fattori di rischio stabiliti per un TIA o un ictus. La cocaina riduce il flusso sanguigno e può restringere le arterie.
- Usare integratori naturali per una migliore qualità di vita.Consigliamo di integrere a un alimentazione sana integratori della Duolife
Farmaci preventivi
Se ha avuto un ictus ischemico o TIA, il medico può raccomandare farmaci per ridurre il rischio di avere un altro ictus. Questi includono:
- Farmaci anti-piastrinici Le piastrine sono cellule nel sangue che formano coaguli. I farmaci anti-piastrinici rendono queste cellule meno appiccicose e meno soggette a coaguli. Il farmaco antiaggregante più comunemente usato è l’aspirina. Il medico può aiutarti a determinare la giusta dose di aspirina per te.Il medico potrebbe anche prendere in considerazione la prescrizione di Aggrenox, una combinazione di aspirina a basso dosaggio e dipiridamolo anti-piastrinico per ridurre il rischio di coagulazione del sangue. Se l’aspirina non previene il TIA o l’ictus, o se non è possibile assumere l’aspirina, il medico può invece prescrivere un farmaco anti-piastrinico come clopidogrel (Plavix).
- Anticoagulanti. Questi farmaci, che includono eparina e warfarin (Coumadin, Jantoven), riducono la coagulazione del sangue. L’eparina agisce rapidamente e può essere utilizzata in un breve periodo di tempo in ospedale. Warfarin ad azione più lenta può essere usato a lungo termine.Il warfarin è un potente farmaco che fluidifica il sangue, quindi dovrai prenderlo esattamente come indicato e osservare gli effetti collaterali. Il medico può prescrivere questi farmaci se ha determinati disturbi della coagulazione del sangue, alcune anomalie delle arterie, un ritmo cardiaco anormale o altri problemi cardiaci. Possono essere usati altri più recenti fluidificanti del sangue se il TIA o l’ictus sono stati causati da un ritmo cardiaco anormale.